New York in ademnood: ‘Hou de handen vast van stervende patiënten’
Dagelijks sterven 800 New Yorkers aan Covid-19. Toch dringt de ernst bij velen nog niet door. Nicholas Kristof mocht uitzonderlijk een dag meelopen met artsen in de hot zones van twee ziekenhuizen. ‘Ik ben zo bang.’
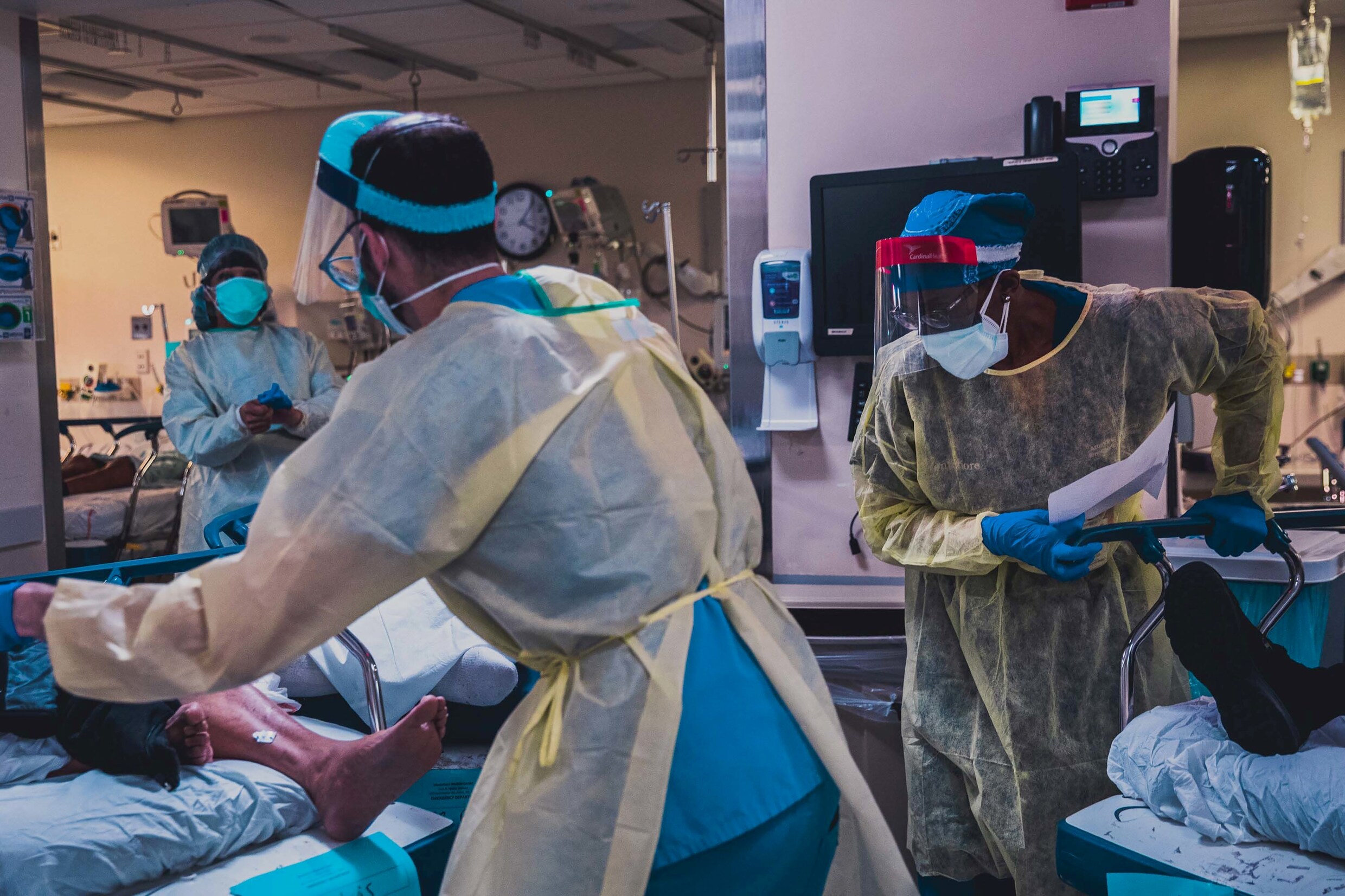
In de hot zone van de spoedafdeling van het Jack D. Weiler Hospital in de Bronx in New York vermengen angst, pijn en eenzaamheid zich in de lucht met het coronavirus. De ruimte zit volgepakt met patiënten die met angstige blik over hun zuurstofmasker heen turen. Ze ademen moeizaam, hebben het gevoel dat ze stikken, vragen zich af of ze hun geliefden nog ooit terugzien.
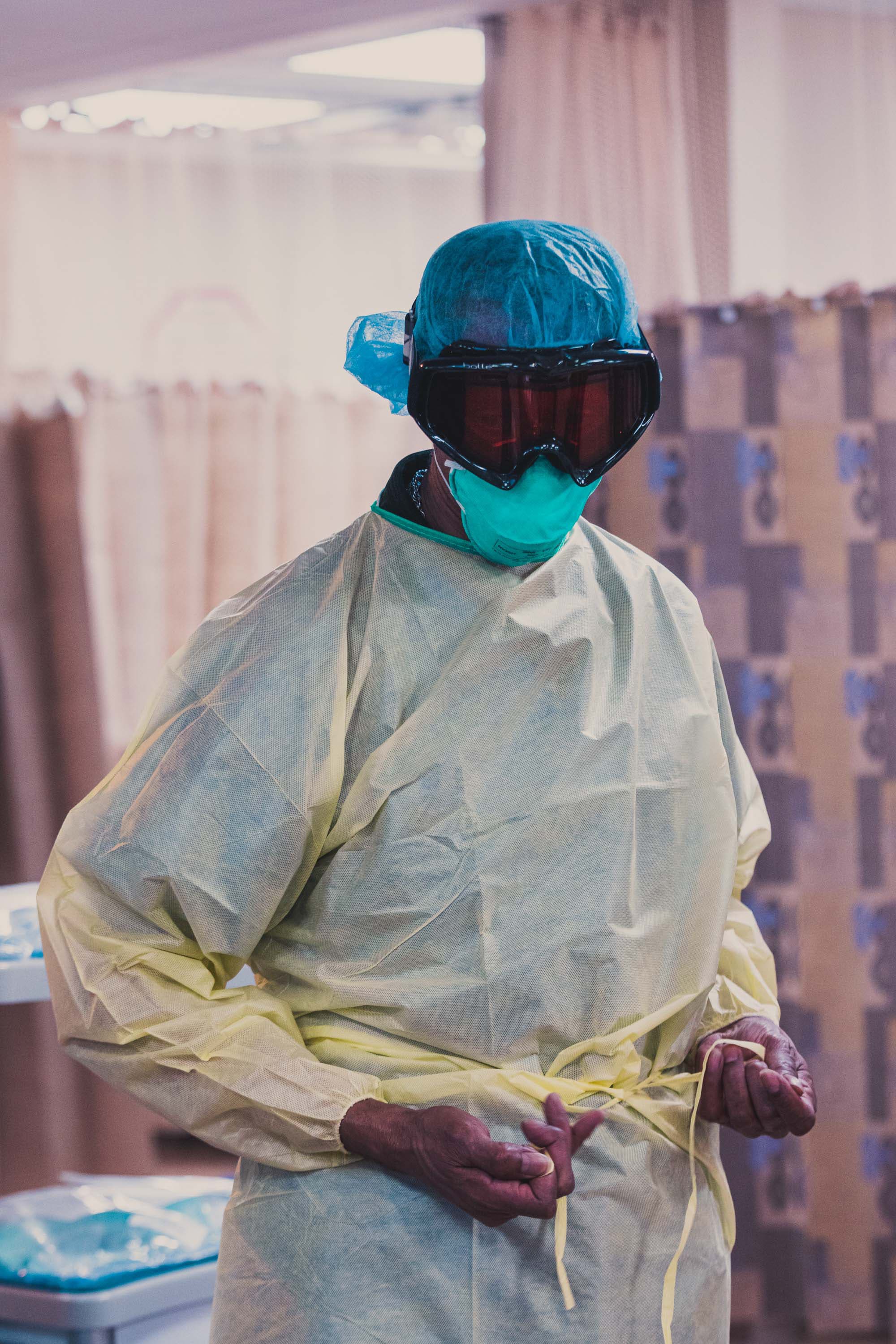
Hier zijn geen familieleden toegelaten, en toch bevinden zich twee keer meer mensen dan normaal in het zaaltje. Zowat 80 patiënten tussen 31 en 97 jaar besmet met Covid-19 liggen hier bijzonder dicht op elkaar, bed tegen bed. Sommigen zijn ei zo na dood. Een groepje pas gearriveerde patiënten zit op stoelen in een hoek te wachten op draagberries. Ze kijken verschrikt om zich heen. Artsen en verpleegkundigen lopen af en aan, zo ingepakt in beschermend tuig – soms geïmproviseerd, zoals lashelmen en skibrillen – dat zelfs hun collega’s hen niet herkennen.
De waarheid is dat ook de artsen bang en uitgeput zijn, compleet overdonderd door de dood en hun eigen machteloosheid. Dr. Nicole Del Valle (29) vertelde me dat ze totaal van de kaart was omdat ze een 30-jarige vrouw met Covid-19 had behandeld wier 23-jarige zus eraan was overleden. Del Valle belde haar eigen jongere zus op en verbood haar het huis te verlaten.
De hele dag lang bewaart Del Valle haar kalmerende houding terwijl ze patiënten intubeert, hun hand vasthoudt, vecht voor hun leven. Om vervolgens naar huis te gaan en te huilen, geeft ze toe.
Rode plekken op de pols
Als je dezer dagen tijd doorbrengt in ziekenhuizen in New York, merk je meteen hoe problematisch de medische praktijk wordt bij een plaag. Twee zwaar getroffen ziekenhuizen in de Bronx – Weiler en Montefiore Medical Center Moss Division – stonden toe dat ik en een videojournalist een dag doorbrachten op hun spoedafdeling, en in de hot zones waar de besmettelijke patiënten behandeld worden. We maakten ook een korte film, vanuit de hoop dat hoe beter Amerikanen Covid-19 begrijpen, hoe meer ze bereid zullen zijn zich te houden aan de maatregelen omtrent afstand houden, en zodoende levens redden, ook dat van hen.
Journalisten worden maar zelden toegelaten in ziekenhuizen in deze crisis. Voor reporters en fotografen was het veel makkelijker om embedded bij het Amerikaanse leger verslag uit te brengen vanuit Irak en Afghanistan dan hier toe te kijken op artsen die de strijd met Covid-19 aangaan. Ziekenhuizen zijn begaan met de privacyregels, de gevaren van besmetting en de mogelijkheid dat gênante verhalen naar buiten komen.

Jammer genoeg leidt het gebrek aan rauwe verslaggeving van ter plaatse ertoe dat het coronavirus voor veel Amerikanen onwerkelijk blijft – en dus plannen ze een uitgebreid paasdiner of spreken ze met vrienden af voor een wedstrijdje in het park.
Wie het coronavirus wil vatten, focust beter niet op de briefings van het Witte Huis, maar kijkt naar de wanhoop van de mensen in de frontlinie. The Bronx is een van de meest diverse plekken in de VS. De patiënten die ik de voorbije week zag, waren van alle origines en achtergronden, maar waren toch vooral zwart en bruin. Meestal hadden ze hoge koorts en waren ze totaal op – te ziek om een gesprek aan te gaan. Maar hun doodsangst stond buiten kijf.
“Ik haat het”, zei Chelsea Gifford (29), een doktersassistent in Montefiore Moses. “Je hebt dat verschrikkelijk gevoel in je maag als patiënten je vertellen dat ze bang zijn en dat je ze niet kunt behandelen.”
Gifford herinnerde zich een patiënt die uit een woon-zorgcentrum kwam. “‘Ik ben zo bang’”, zei hij. ‘Ik wil geen Covid krijgen. Ik zit in een rusthuis, en mensen sterven er.’” Ze keek hem in de ogen en hield zijn handen vast. “We begrijpen dat het beangstigend is”, vertelde ze hem. “Maar we zijn bij je. We gaan je helpen.”
Gifford slaapt slecht en heeft nachtmerries – niet over dat ze het coronavirus oploopt, wel dat ze haar ouders besmet. Ze woont met hen samen, maar ze blijft in haar kamer en gebruikt haar eigen servies en bestek, en ze praat alleen achter een gesloten deur met hen. Ze wast haar handen zo vaak dat ze lelijke rode plekken op haar palmen en polsen heeft.
Als ze naar haar werk rijdt en ziet hoe New Yorkers bij elkaar komen in de parken, en de pandemie al met al licht opnemen, wordt ze woedend. “Als de mensen dit zouden zien” – ze wijst naar de angstige mensen rondom die naar adem happen – “dan zouden ze wel binnenblijven”.
Harder verdoofd
De typische medische procedure voor deze pandemie is intubatie – een ultieme poging om het leven van een patiënt te redden door hem te verbinden met beademingsapparatuur. Jammer genoeg halen de meeste Covid-19-patiënten het desondanks niet. Specifieke cijfergegevens zijn niet voorhanden, maar volgens schattingen halen vier van de vijf Covid-19-patiënten in New York City die aan de beademingsmachine worden gelegd het niet.
Om die reden proberen artsen en verpleegkundigen Covid-19-patiënten die aan de beademing gaan de kans te geven alsnog een keer met het thuisfront te bellen, goed wetende dat het de laatste keer kan zijn dat ze elkaar nog spreken. Maar soms is die tijd er niet. In het Weiler-ziekenhuis zag ik een 68-jarige vrouw bijzonder snel achteruitgaan. Haar zuurstofgehalte ging steil naar beneden. Een team bestaande uit een arts, een verpleegster-anesthesist, een spoedverpleegkundige en een beademingsdeskundige kwamen in allerijl toegelopen.
Voor medisch personeel is intubatie een zenuwslopend procedé, omdat het virus vanuit de longen de lucht wordt ingeblazen. In dit geval werd de procedure uitgevoerd in een ruimte aan de rand van de hot zone met negatieve luchtdruk, zodat het virus in de ruimte blijft. Op het hoofd van de patiënt werd een plastic doos geplaatst. De verpleegster-anesthesist stak haar handen door gaten in de doos om de intubatie uit te voeren.
De patiënt werd in slaap gebracht en verdoofd. Er werd een toestel in haar mond gestoken om het strotklepje op te heffen en plaats te maken voor een buis die door de stembanden ging en 25 centimeter verder de longen in. Vervolgens werd de buis aangesloten op een ventilator die lucht binnen pompte.
Omdat het verschrikkelijk is wakker te worden en niet te kunnen spreken vanwege de buis in je keel, worden patiënten verdoofd, om te vermijden dat ze de buis eruit trekken. Volgens artsen moeten Covid-19-patiënten om de een of andere reden harder verdoofd worden dan andere patiënten. Veiligheidshalve worden hun handen ook vastgebonden.
Naast de vrouw lag een oude man die eerder die dag aan de beademing was gegaan, en hij ging snel achteruit. Voor Covid-19-patiënten is beademing soms de enige hoop – al blijft die veeleer beperkt.
Ook hydroxychloroquine, het malariabestrijdingsmiddel dat de Amerikaanse president Donald Trump een mogelijke ‘game changer’ noemde, biedt vooralsnog niet al te veel hoop. De meeste patiënten in de beide ziekenhuizen waar ik verbleef kregen hydroxychloroquine, soms in combinatie met het geneesmiddel azithromycin, en toch stierven veel mensen. Sommige artsen vermoeden dat de geneesmiddelen kunnen helpen als ze in een vroege fase toegediend worden, maar niemand die ik sprak in de frontlinie geloofde dat ze een game changer waren.
Wat het meest indruk maakt in de ziekenhuizen zijn niet de beademingstoestellen, de CT-scanners of ander hoogtechnologisch spul. Het is het medeleven en de moed van het medisch personeel. De interventie die me het meest is bijgebleven, is allesbehalve hoogtechnologisch: het vasthouden van de hand.
Katherine Chavez, een verpleegster in Montefiore Moses, herinnerde zich een man van vooraan in de 40 zonder medische voorgeschiedenis. Hij werd geïntubeerd, en ze zat twaalf uur bij zijn bed terwijl hij een overlevingsstrijd voerde. “Hij greep dan plotseling mijn hand vast, en ik bleef maar herhalen dat alles goed zou komen”, zei ze.
Dr. Michael Jones, die verantwoordelijk is voor de stagiairs in beide ziekenhuizen die ik bezocht, stuurde vorige maand een e-mail naar de artsen in opleiding waarin hij hen vroeg hun uiterste best te doen om de Covid-19-patiënten gerust te stellen.
Grote frustratie
“Praat als het gaat een paar minuten met de patiënten over hun familie, hun leven, hun dromen. Vraag of er een geliefde is die je kunt bellen. En ten slotte, twee dingen: hou een minuut lang de hand van de patiënten vast als ze sterven, en vraag je team om gedurende vijf à tien seconden halt te houden. Buig het hoofd, zeg de naam van de patiënt en vraag een moment van stilte. Op die manier behouden we onze menselijkheid in deze crisistijden en bieden we de familie van onze patiënten een beetje troost dat ze met waardigheid behandeld werden.”
Artsen en verpleegkundigen worden verondersteld zich zelfverzekerd te gedragen als ze hulp bieden, maar dat is moeilijk vol te houden als je zelf bang bent. “Ik kon de angst in zijn ogen zien”, vertelde Chavez me over de patiënt van wie ze de hand vasthield. Maar van haar ogen was ook angst af te lezen. “Ik weet niet of het virus zich in de lucht bevond, en ik was twaalf uur lang constant in de kamer”, zei ze. “Wat zou het virus met mij doen?”
Medici lopen wellicht nog het meest gevaar op besmetting en de dood doordat ze zulke grote hoeveelheden van het virus opnemen. Verscheidene jonge artsen in de ziekenhuizen die ik bezocht zijn besmet; een van hen bevindt zich op intensieve zorgen.
Dr. Michael Tarr (29) was danig aangedaan nadat hij een 27-jarige vrouw had behandeld die zwaar ziek was binnengebracht. “We deden elke test bij haar”, zei hij. “Ze moest een onderliggende aandoening hebben die haar zo kwetsbaar maakte. En we vonden maar niets.” De patiënt leefde nog en lag aan de beademing op intensieve zorgen, zei hij, maar ze stelde het slecht.
“Vaak heb je het gevoel dat het een kwestie van geluk is”, zei hij. “Elke dag vraag je je af: ‘Ga ik ernstig ziek worden? Zal ik erbovenop komen? Ga ik een van die jonge mensen zijn die, om welke reden ook, sterven?’”

Tarr vertelde dat hij nachtmerries over corona had. Zijn verloofde, dr. Sara Rezai, die ook intubaties uitvoert, zei me dat ze dat perfect begreep, omdat ze ook zulke nachtmerries had.
Moed is niet hetzelfde als onverschrokkenheid. Moed is wat soldaten vertonen als ze zich ondanks hun angst in het strijdgewoel wagen. Het is ook wat behoedzame artsen zoals Tarr en bezorgde verpleegkundigen als Chavez tentoonspreiden als ze elke dag de hot zone binnenstappen. En hetzelfde geldt voor de assistent-artsen, technici, beademingsdeskundigen en schoonmakers (die dezelfde gevaren lopen, maar daar minder lof en geld voor krijgen). Al die werkers aan de frontlinie nemen gigantische risico’s, en toch laten we hen in de steek.
“Er heerst grote frustratie”, gaf Tarr toe. “Je zou denken dat een geavanceerd land als de Verenigde Staten zich zou gedragen als een eerstewereldland. Maar nu zie je dat we zonder beademingstoestellen vallen, en dat voorraden opraken waarvan we dachten dat die nooit zouden opraken.”
Trump verspeelde twee maanden waarin hij materiaal voor persoonlijke veiligheid had kunnen verzamelen, massaal testcapaciteit had kunnen voorzien en beademingstoestellen had kunnen doen maken. Veel staten en steden (ook New York) waren aanvankelijk ook te laks. Het is een van de redenen waarom de sterftegraad door Covid-19 meer dan 50 per miljoen inwoners van de Verenigde Staten bedraagt, tegen 4 per miljoen in Zuid-Korea, 1 in Singapore en 0,2 in Taiwan. Er zijn onnodig artsen en patiënten gestorven.
“Washington heeft ons in de steek gelaten, en zowel nieuwe patiënten als medisch personeel worden nu ziek en sterven”, zei Jones. “We hadden deze situatie kunnen vermijden als we naar de artsen en de wetenschappers hadden geluisterd, en niet bezig waren geweest met politiek en peilingen.”
Twintig alarmen
In de meeste ziekenhuizen is er te weinig beschermend materiaal, al leken de twee die ik bezocht voorlopig toe te komen en voldoende beademingstoestellen te hebben. Maar toen ik in Weiler was, beseften personeelsleden plotseling dat ze bijna zonder beademingsmaskers zaten, die nodig zijn bij intubaties, en dat de leverancier pas een week later nieuwe kon bezorgen. Een fanatieke zoektocht leverde net voldoende maskers op om het voorlopig uit te houden. Ze werden achter slot gezet en alleen in hoogste nood vrijgegeven.
De ziekenhuizen Weiler en Montefiore Moses staan hun personeel toe zelf beschermend materiaal mee te brengen. Bij veel andere ziekenhuizen is dat niet het geval. Tarr kocht op Amazon een lasmasker om over zijn skibril aan te trekken. Ziekenhuizen hebben zowat 23.000 skibrillen gedoneerd gekregen via een groep genaamd Goggles for Docs. Ze worden enorm geapprecieerd, omdat ze zowel comfortabel als beschermend zijn.
Iedereen die ik sprak was dankbaar voor de donaties van beschermend materiaal, voedsel en andere dingen – maar moest ook toegeven dat de emotionele tol bijna ondraaglijk is. “Ik luister naar de stagiairs”, zei Jones. Hij heeft er 84 onder zijn hoede. “Ze zijn moe, ze zijn emotioneel op, ze zijn gefrustreerd omdat feiten in de wind geslagen worden, omdat er verkeerde informatie wordt verstrekt. Kunnen we dit nog eens twee weken volhouden? Ja. Kunnen we daarna nog eens twee verder? Misschien. Kunnen we er dan nog eens twee aan? Dat weet ik niet.”
Spoedafdelingen in ziekenhuizen worden omgevormd in de tijd van Covid-19. De griezeligste verandering is dat de bedalarmen constant afgaan. In één vleugel van de spoedafdeling van Montefiore Moses gingen gelijktijdig twintig alarmen af.

Artsen legden uit dat het meestal om vals alarm ging, en dat de belangrijke signalen opgevolgd worden op schermen in het verplegersvertrek. Om het alarm af te zetten moet iemand beschermend materiaal aantrekken en naar het bed van de patiënt gaan. “Je wilt dat beschermend materiaal verstandig aanwenden”, zei dr. David Esses, hoofd van de spoedafdeling. “Je wilt geen pak moeten verbranden elke keer dat er een alarm afgaat.”
Dus laten ze het alarm maar afgaan.
Hartmassage is vaker oppervlakkig. Vroeger deden artsen er soms 30 minuten over om een oudere patiënt te reanimeren, maar nu kan hartmassage een giftige viruswolk ontketenen die iemand anders doodt. Hartmassage die weinig kans op succes heeft, wordt meestal na een paar minuten gestaakt.
De rode telefoon
Dezer dagen wordt ook openhartiger over de dood gepraat, iets waar medische systemen het altijd wat moeilijk mee hebben gehad. Omdat de middelen beperkt zijn, denkt het medisch personeel na over wat er gebeurt als ze niet genoeg beademingstoestellen hebben. Wie krijgt er één, en wie laat je sterven?
Jones herinnerde zich een oudere zwaar dementerende patiënt die achteruitging door Covid-19. Normaal gezien had het medisch team haar geïntubeerd, maar in dit geval belde hij haar familie op. Wilden ze echt dat ze ermee doorgingen? Uiteindelijk besloot de familie niet te laten intuberen, en de vrouw overleed nog dezelfde dag vredig.
Een enorme verandering is dat op spoedafdelingen nog amper patiënten zonder corona zitten. Mensen lijken hun been niet meer te breken, krijgen geen beroerte meer, of schieten niet meer zo vaak op elkaar. Dat komt gedeeltelijk doordat minder mensen zich buiten begeven. Maar het heeft er ook alle schijn van dat families in deze tijden liever hebben dat hun ouders thuis sterven dan in het ziekenhuis.
Door de symfonie van alarmsignalen, het opgejaagde personeel en de schermen die medische teams van het ene spoedgeval naar het andere sturen, is de sfeer al bijzonder gespannen. En dan is er nog het gerinkel van de rode telefoon.
Dat is de telefoon die ambulances opbellen om te melden dat ze onderweg zijn met een ernstig zieke patiënt.
Weiler Hospital probeert ruimte te creëren door regelmatig patiënten naar Montefiore Moses te verplaatsen, maar de ambulances voeren patiënten sneller aan dan dat er overgeplaatst kunnen worden. Buiten staan triagetenten, maar bij de ingang van de hot zone zijn er toch regelmatig opstoppingen van draagberries.
Veel patiënten verhuizen uiteindelijk van de spoed naar de intensieve zorgen. De intensive care is in omvang verdubbeld sinds de uitbraak van de pandemie, en het was er rustig en stil, een schril contrast met de spoedafdeling. De meeste patiënten lagen verdoofd in bed in negatievedrukkamers. De enige beweging die je zag, waren de op en neer gaande lijnen op de elektronische monitors. Een patiënt die het gehaald had na tien dagen aan de beademing wuifde gelukzalig naar me. Maar zij was een uitzondering: veel coronapatiënten op de intensieve zorgen gaan nooit meer naar huis.

Er sterven dagelijks 800 New Yorkers sterven aan Covid-19, al is dat wellicht een onderschatting. Na de dood maken artsen de documenten op voor de overlijdensakte, verpleegkundigen en andere medewerkers leggen het lichaam af en geven het een teen-etiket. Vroeger werd het lichaam bedekt met een laken en naar het mortuarium gerold. Nu wordt het in een zak gewikkeld, en daarna in een tweede. Een team brengt het lichaam naar het mortuarium van het ziekenhuis en vervolgens, omdat er geen plek is, naar een koelwagen buiten die om de paar dagen vervangen wordt.
“We werken samen met de uitvaartcentra om de lichamen te verwerken”, zei Linda Berger Spivack, klinisch directeur verpleegzorg in Weiler. “Maar ook de uitvaartcentra kunnen het werk amper aan.”
Naar huis om te huilen
De dood is vaak een hartverscheurend en weinig waardig overgangsmoment. Nu wordt het bijna wreedaardig. De evolutie van de mens was erop gericht elkaar te ondersteunen, de evolutie van virussen is erop gericht profijt te halen uit onze onderlinge verbondenheid – en dus sterven mensen in tijden van een epidemie vaak alleen.
De Covid-19-golf zal misschien over New York trekken – wat betekent dat ze snel plekken zal bereiken die zich weinig hebben aangetrokken van social distancing. “Ze zouden lessen moeten trekken uit New York”, zei Esses. “Want als ze dat niet doen, zal daar hetzelfde gebeuren. Op het moment dat ze het beseffen, zal het al te laat zijn.”
Ik geef het laatste woord aan Del Valle, de jonge arts die hele dagen moedig patiënten sust, en daarna naar huis gaat om te huilen. Ik vroeg haar welke boodschap ze heeft voor mensen die op plekken wonen die nog niet door het virus getroffen zijn, die twijfels uiten bij de nood aan maskers en social distancing.
“De ziekenhuizen hebben nog altijd de handen meer dan vol”, zei ze. “Het is zwaar als urgentiearts om mensen te zien lijden zonder familie aan het bed. Het zijn moeilijke tijden voor iedereen hier. We zeggen tegen de mensen: blijf alstublieft thuis.”