
Na de intensieve zorg met Covid-19 volgt de lange revalidatie: ‘Ik ben ingestort’
Een paar weken op intensieve zorg en dan back to business? Niks van. Een groot deel van de patiënten die nu aan de beademing liggen, zal daarna te maken krijgen met het post-intensivecare-syndroom (PICS). ‘Ik kon niks meer. Ze moesten me yoghurt lepelen zoals een kleuter.’
Wat is PICS?
- Post-intensivecare-syndroom
- Geïntroduceerd door dr. Dale Needham in het vakblad Critical Care Medicine
- Ernstige achteruitgang in de fysieke, cognitieve en mentale gezondheid van patiënten na een lange opname op intensieve zorg
- Kan tijdens de opname op intensieve zorg tot uiting komen, maar ook lang daarna
- Naasten kunnen ook PICS ontwikkelen, dat wordt dan post-intensivecare-syndroom familie (PICS-F) genoemd. Dat gaat dan over psychische problemen (angststoornis, depressie, post-traumatische stress)
Maandagnamiddag 6 april. Gino Vannieuwenhuyze (49) wordt langzaam wakker. In de verte ziet hij schimmen. Hij ligt aan handen en voeten vastgebonden op de dienst intensieve zorg van het UZ Gent. Dat hij bijna vijftien dagen in kunstmatige coma heeft gelegen, beseft hij op dat moment nog niet. Wat hij wel weet is dat hij een covidpatiënt is die aan de beademing moest en in kunstmatige coma. En dat hij het heeft overleefd.
“Ik was gezond, sportief, rookte niet. Nooit had ik kunnen vermoeden dat het zo’n vaart zou lopen. Op 17 maart kreeg ik griepsymptomen, nog geen week later lag ik op intensieve. Toen ik opgenomen werd, dacht ik nog: enkele dagen zuurstof en ik ben weer de oude. Maar dat bleek dus een illusie.”
Dat het patiënten met het coronavirus ernstig kan vergaan, dat weten we inmiddels wel. Zo’n duizend mensen liggen nog steeds op intensieve zorg. Velen van hen moeten permanent aan de beademing, soms wekenlang. Maar van degenen die het halen, denken nogal wat mensen dat eenmaal ze de deuren van intensieve achter zich dichtslaan, het ergste voorbij is en de ‘lockdownvakantie’ kan beginnen.
“Dat is niet zo”, verzekert intensivist Geert Meyfroidt (UZ Leuven). “We moeten af van het idee dat mensen hier vlot buiten wandelen. Een opname op IZ heeft altijd een impact op mensen. Grof gezegd houdt een week op intensieve een maand revalidatie in. Maar dat is een gemiddelde. We zien dat een heel grote portie van de patiënten een jaar later nog altijd niet normaal functioneert of evenmin aan het werk is. Je hebt zelfs mensen die jaren later nog met problemen kampen.”
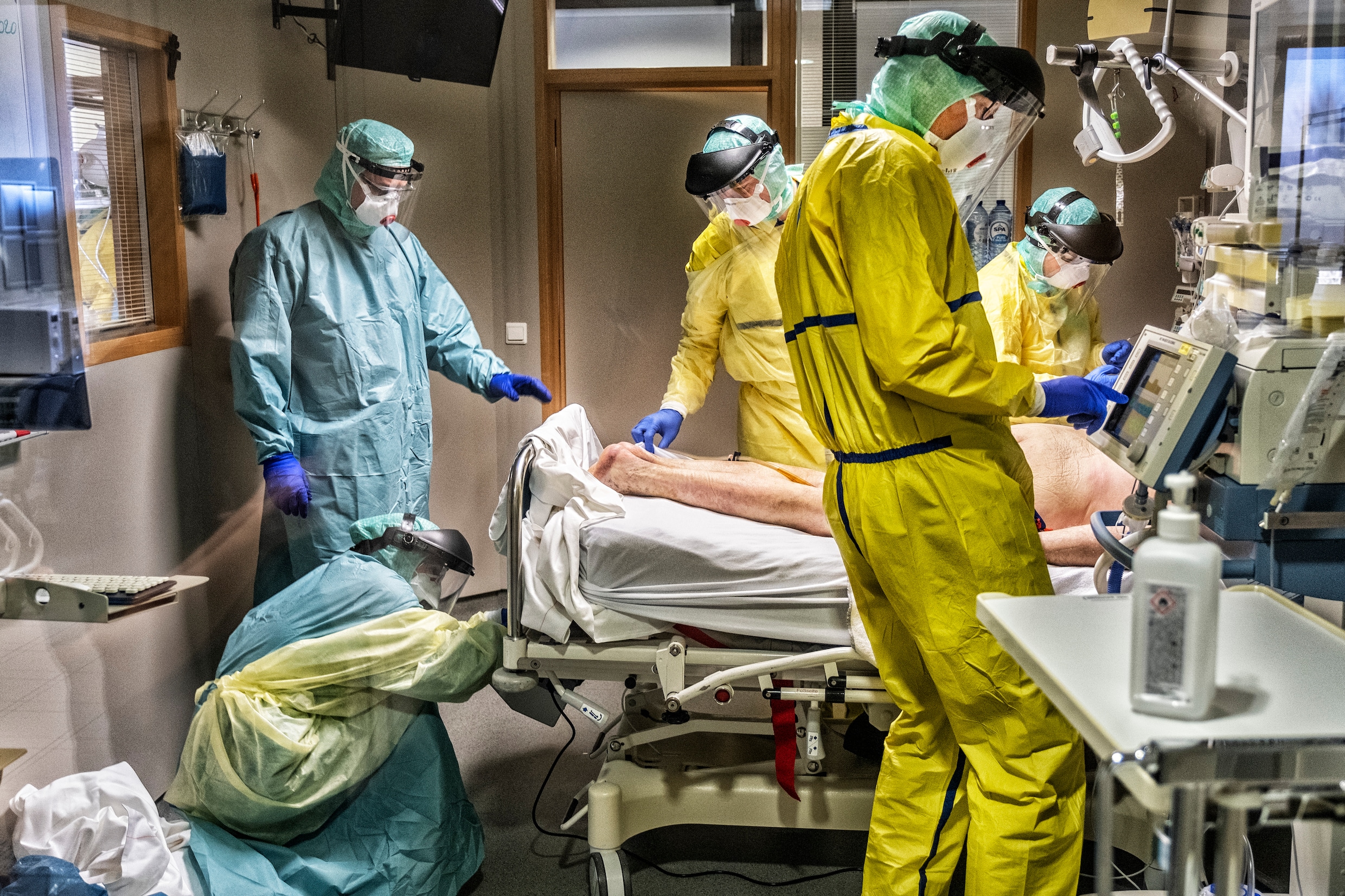
Hoe langer op intensieve zorg, hoe groter de impact en dus hoe groter de kans dat er schade is op lange termijn. “En covidpatiënten verblijven net heel lang hier”, zegt Meyfroidt. “Bij de patiënten die geïntubeerd zijn, ligt de mediaan op een verblijf van drie weken. Dat wil zeggen dat de helft van hen er dus nog langer ligt. Dat heeft niet alleen een enorme impact op de capaciteit, het betekent ook dat deze mensen een zware revalidatie tegemoetgaan.”
Ook Vannieuwenhuyze ondervond snel dat niets nog hetzelfde was. “Er stond een wit bekertje met water op het tafeltje voor mij. Ik wou dat pakken, maar het lukte gewoon niet. Dat was enorm ontnuchterend. Een yoghurtje eten? Dat moest de verpleging mij lepelen zoals een kleuter. Ik kon niks meer.”
Ironie
In 2012 kregen de vele klachten waar post-IZ-patiënten mee kampen, een naam: het post-intensivecare-syndroom (PICS). “Al hou ik niet van die term”, zegt Meyfroidt. “Het is niet echt een syndroom, wel een vergaarbak voor allerlei gemeenschappelijke problemen.”
Intensivisten zijn al veel langer vertrouwd met de problematiek, maar het was dus dr. Dale Needham die het in het vakblad Critical Care Medicine voor het eerst de naam PICS introduceerde. Het werd toen gedefinieerd als een ernstige achteruitgang in de fysieke, cognitieve en mentale gezondheid van patiënten die ontstaat na een lange opname op IZ.
De problematiek is pas de laatste tien, vijftien jaar echt duidelijk geworden. “De ironie wil dat dit komt omdat we betere zorg leveren”, zegt dr. Sandra Oeyen, intensivist van het UZ Gent. “We hebben meer gesofisticeerde technische middelen en er is betere medicatie. Mensen die vroeger veel minder kans maakten, halen we er nu wel door. Met als gevolg dat we nu veel meer de impact leren kennen van zo’n langdurige IZ-opname.”
Patiënten die er doorkomen, krijgen op korte en lange termijn te maken met drie grote categorieën van klachten: fysiek, mentaal en cognitief. “De fysieke component is voor zowel de patiënt als voor de familie meestal heel erg duidelijk. Patiënten zijn enorm verzwakt, hebben massaal spiermassa verloren en moeten dus intensieve kinesitherapie krijgen.”
Vannieuwenhuyze verloor 9 kilo. Toen hij na zijn kunstmatige coma recht wou staan, lukte dat niet. “Ik zakte gewoon door mijn benen. Dan krijg je een klop.”
Maar een langdurige opname op IZ laat zich niet alleen fysiek voelen. “Ook mentaal is de impact groot, zeker bij patiënten die langdurig aan de beademing hebben gelegen”, zegt Oeyen. “Zij moeten daarvoor verdoofd worden. Bij niet-covidpatiënten proberen we die sedatie zo laag mogelijk te houden, net om ervoor te zorgen dat er nog wat interactie of communicatie mogelijk is. Maar diegene die heel zwaar ziek zijn – en dat is bij de zwaarste covidpatiënten zeker het geval – moet je vaak dieper sederen.”
Naarmate hun toestand verbetert, wordt die verdoving weer afgebouwd. “Dan zien we dat ze vaak verward zijn”, legt Oeyen uit. “Dat gaat niet zoals in de films, waarbij iemand uit de verdoving wordt gehaald en meteen een gesprek kan voeren. Dat gaat allemaal veel trager. En het is pas later, vaak na de IZ-opname, als echt doordringt wat er is gebeurd en welke consequenties het allemaal heeft, dat mentale problemen de kop kunnen opsteken.”
Delirium
Een opname op intensieve zorg is een trauma, zo benadrukken de experts. Het verklaart dus waarom zoveel patiënten later te maken krijgen met post-traumatische stress, wat op zijn beurt gepaard kan gaan met financiële problemen, relationele issues... Ook dr. Meyfroidt ziet het bij zijn patiënten. “Hun manier van denken wordt aangetast. Bij heel wat patiënten die lang aan de beademing moeten, treedt een acute verwardheid of delirium op. Dat gaat soms gepaard met hallucinaties. Wie dat doormaakt, loopt meer risico op psychische problemen op lange termijn.”
Allemaal heel herkenbaar voor Daphne Bolman (35). Zes jaar geleden bracht de Nederlandse enkele maanden door in het UZ Leuven, nadat een buikoperatie haar bijna fataal werd. “Drie weken heb ik, in een kunstmatige coma, aan de beademing gelegen. Zelf weet ik daar niks meer van.”
Maar het wakker worden, dat herinnert ze zich wel. “Ze hebben die kunstmatige coma langzaam afgebouwd. Telkens als ik een beetje bij bewustzijn kwam, was ik erg in paniek. En uiteindelijk was ik wakker, maar in een acute verwardheid. Je lijf is zo ziek, dat het een delirium veroorzaakt. Zo dacht ik dat ik op een platform van helikopters lag en dat ik naar een oorlogsgebied werd gevlogen. Ik lag ook vastgebonden op bed, omdat ik zo onrustig was.”
Na drie weken trokken de wanen weg. “Maar toen besefte ik pas hoe weinig ik kon. Ik kon niet meer zitten, mijn hoofd niet meer omhoog houden, mijn haren niet meer kammen...” Pas na twee en een halve maand mocht ze naar huis, waarna een intensieve revalidatie volgde. “Fysiotherapie, ergotherapie, psychotherapie... Ik heb het hele pakket gekregen.”
Toch moest de echte klap dan nog komen. “Ik wilde per se mijn oude identiteit terug. Voor mijn operatie was ik als psychiatrisch verpleegkundige aan de slag. Dat wou ik opnieuw. Maar het ging niet meer. Toen duidelijk werd dat ik mijn oude leven nooit meer terug zou krijgen, ben ik in elkaar gestort.”
Mensen beseffen volgens haar niet dat het echte gevecht pas begint ná de opname op intensieve zorg. “Als ik nu hoor hoeveel mensen door het coronavirus wekenlang aan de beademing liggen, maak ik me zorgen voor de komende maanden en jaren. Mensen weten niet hoe moeilijk dit traject is. Vandaag ben ik misschien nog maar 40 procent van de oude Daphne. En we zijn zes jaar verder.”
Familie
Niet alleen de patiënten zelf, ook hun naasten worden getroffen. Niet voor niks bestaat er ook zoiets als ‘PICS-F’, het post-intensivecare-syndroom bij familie. Ook zij kunnen door zo’n opname te maken krijgen met psychische problemen. “De angst en onzekerheid die ze hebben moeten doorstaan, is enorm”, zegt Oeyen. “Bij corona komt daar nog bij dat ze niet op bezoek mogen komen.”
Voor Cindy Van Eyck (47), de vrouw van Gino Vannieuwenhuyze, was het weken bang afwachten. Ze had afscheid van hem genomen in het ziekenhuis in de veronderstelling dat hij enkele dagen later opnieuw thuis zou zijn. “Maar dan hoor je hoe zijn toestand elke dag verslechtert. Tuurlijk besef je op zo'n moment dat er een kans bestaat dat hij het niet haalt. Maar je duwt die gedachten weg.” Nu is er vooral dankbaarheid, zegt ze. “Dat we weer samen thuis zijn.”
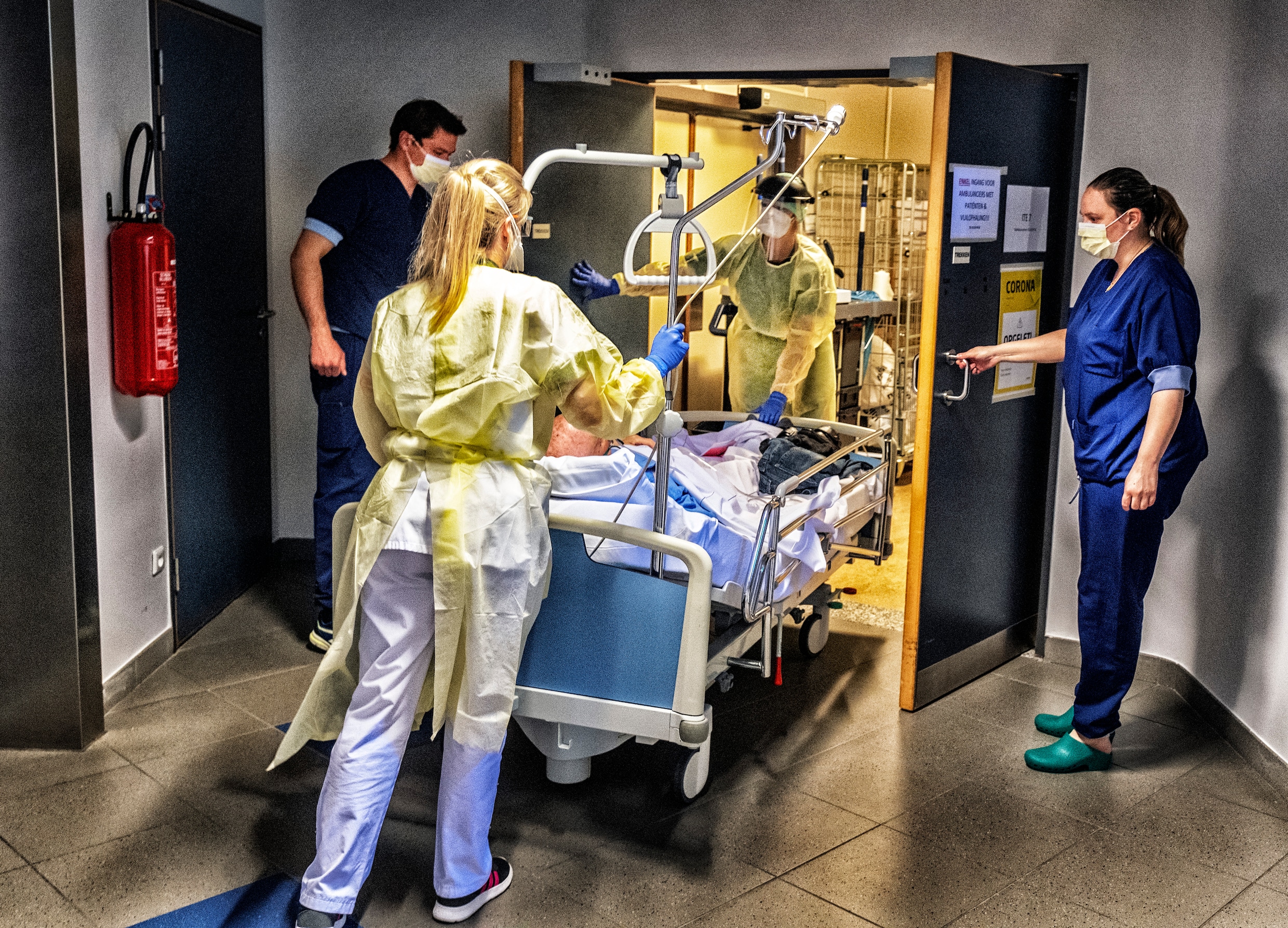
Hoe zal het de vele covidpatiënten vergaan na de intensieve zorg? Zullen zij met specifieke problemen te maken krijgen? Welke impact zal het bezoekverbod hebben? “Feit is: we weten het nog niet”, zegt Meyfroidt. “We hebben nu een aantal patiënten die van de beademing zijn gehaald, maar het is nog veel te vroeg voor een prognose.”
Wat we wel weten is dat de zwaarst zieke patiënten een hele tijd aan de beademing hebben gelegen. “Die zijn in een heel diepe slaap geweest, dus het risico op psychische problemen later is groter”, zegt Meyfroidt. “Ook weten we dat covidpatiënten doorgaans zware longproblemen hebben, dus mogelijk gaan ze ook op lange termijn hier hinder van ondervinden. Verder zullen alle patiënten te maken krijgen met de klassieke spierzwakte. Bij sommigen zal er sprake zijn van bijkomend orgaanfalen. Bij de meesten gaat dat herstellen, maar de vraag is: bij wie niet?”
Medische voorgeschiedenis
De ene patiënt verteert een opname op intensieve zorg beter dan de andere. “Voor mijn doctoraat heb ik onder meer onderzocht op basis van welke factoren we de uitkomst op lange termijn kunnen beïnvloeden”, zegt Oeyen. “Leeftijd speelt een rol. Tuurlijk, de ene zestigjarige is de andere niet. Age is just a number, dat klopt. Maar leeftijd weerspiegelt toch ook een bepaalde biologische reserve.”
Ook de medische voorgeschiedenis speelt mee. Patiënten die al allerlei kwalen te dragen hebben, zullen meer en harder moeten revalideren dan wie kerngezond aan de rit begint. “Iemand die superfit is, zal voordeel hebben”, zegt Oeyen.
Voor covidpatiënten zal dat niet anders zijn en Vannieuwenhuyze behoort wat dat betreft ‘tot de gelukkigen’. Zijn herstel verloopt – zeker in vergelijking met de meeste coronapatiënten die enkele weken aan de beademing lagen – voorspoedig. Sinds een kleine week is hij thuis. “Maar van een kwieke, sportieve veertiger ben ik veranderd in een tachtiger. Ga ik enkele keren van de living naar de keuken, dan moet ik een kwartier recupereren in mijn zetel. De trap geraak ik alleen op en af met hulp. Ik hoop toch dat ik ooit weer mijn oude zelf een beetje terugvind.”