Het noodplan van de ziekenhuizen: pijnlijke ethische keuzes maken
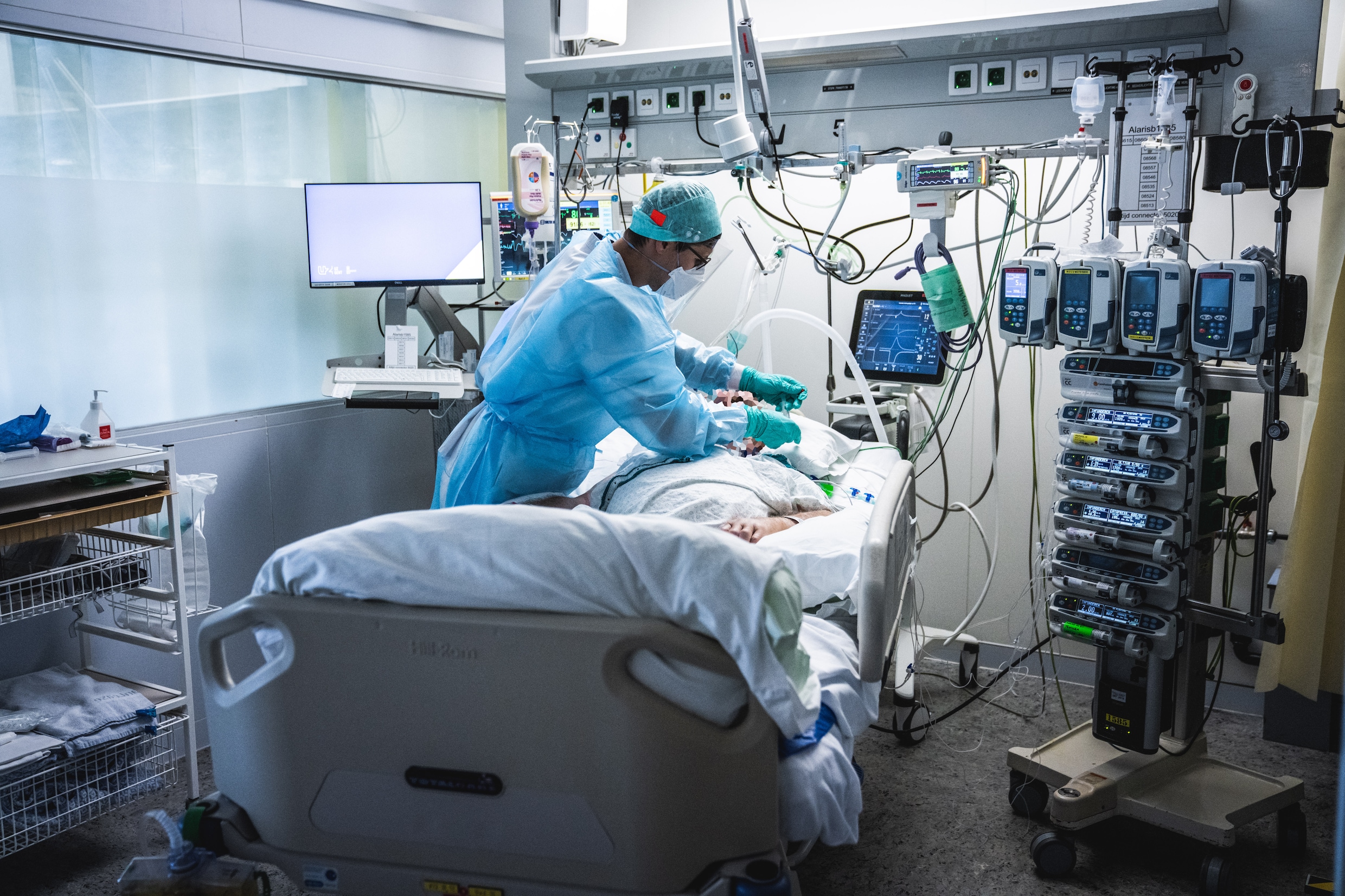
De vraag is niet langer of de ziekenhuizen tegen de muur lopen, maar wanneer. Een nieuw noodplan moet de capaciteit uitbreiden, maar dat zal niet volstaan. Patiënten zullen minder snel op intensieve zorg opgenomen worden. ‘Je gaat nooit de kwaliteitsnormen kunnen behalen die je in normale tijden kan behalen.’
“Er zullen wellicht mensen overlijden die in gewone omstandigheden niet zouden overlijden.” De noodkreet van Margot Cloet, topvrouw van zorgkoepel Zorgnet-Icuro, laat niets aan de verbeelding over. De ziekenhuizen vrezen het ergste nu de limieten van het zorgsysteem elke dag dichterbij komen. Mogelijk botsen de curves van de epidemie volgende week al tegen de grenzen van de ziekenhuiscapaciteit. De maatregelen die sinds vorige week genomen zijn, komen hoe dan ook te laat om dat te verhinderen.
Het gevolg is dat er keuzes gemaakt zullen moeten worden. Overal houden de ziekenhuizen ernstig rekening met een scenario waarbij patiënten niet langer de zorg zullen kunnen krijgen die nodig is. “Als het systeem overspoelt en het aanbod groter is dan wat je aankan, dan zullen we moeten bepalen wie er bijvoorbeeld aan een beademingstoestel kan”, zegt Marc Geboers, die bij Zorgnet-Icuro de ziekenhuizen overziet.
Grosso modo zijn er in zo’n geval drie criteria die de keuze sturen, klinkt het bij Dominique Benoit, diensthoofd intensieve zorg (ic) in het UZ Gent. De eerste is de ‘biologische reserve’: hoe fit is de patiënt nog? Vervolgens wordt er gekeken naar de ernst van de onderliggende chronische aandoeningen. Ten derde speelt ook de leeftijd een rol, al is dat nooit een criterium op zich. “Een fitte 85-jarige gaan we altijd proberen erdoor te krijgen”, zegt Benoit.
Bedden zoeken
Intussen is de ziekenhuizen gevraagd om over te schakelen naar fase 2b, de hoogste fase van het crisisplan. Daarbij wordt 60 procent van de ic-bedden vrijgemaakt voor covidzorg, in totaal 1.200 bedden over het hele land. In nood kan dat opgeschaald worden tot maximaal 2.000.
“De kans is groot dat dat niet zal volstaan,” weet Marc Noppen, CEO van het UZ Brussel. Zijn ziekenhuis werkt daarom nu al aan een fase 3, waarbij nog meer capaciteit wordt vrijgemaakt, en nog meer reguliere zorg moet wijken. Dat is het moment waarop het zorgsysteem zich op ongekend terrein begeeft.
Elders in het land wordt buiten het ziekenhuis naar oplossingen gezocht. In Verviers wordt op de site van het CHU-ziekenhuis een noodhospitaal opgetrokken, in Glabbeek wordt een complex vol leegstaande serviceflats omgeturnd.
Infrastructuur is niet het grootste probleem: er zijn vooral handen aan het bed nodig. Daarvoor wordt eveneens naar creatieve oplossingen gezocht. In Brussel krijgen specialisten van onder meer de afdelingen cardiologie en pneumologie een spoedcursus zodat ze kunnen bijspringen op ic-afdelingen.
Ook artsen in opleiding en gepensioneerden kunnen ingezet worden om het personeel te ondersteunen. Maar feit blijft dat het om noodoplossingen gaat. “Je gaat nooit dezelfde kwaliteitsnormen kunnen behalen als in normale tijden”, zegt Benoit van het UZ Gent.
De belangrijkste ingreep bestaat er dan ook in om patiënten minder snel op intensieve zorg te brengen, en hen sneller weg te krijgen. Dat betekent dat zieken mogelijk iets langer van thuis opgevolgd worden. Voor de nazorg wordt er gekeken naar schakelzorgcentra: daar kunnen mensen terecht die geen zware zorg meer nodig hebben, maar wel nog onvoldoende hersteld zijn om naar huis te gaan.
Daarnaast vraagt de overheid dat ziekenhuizen werk maken van tussenstructuren, tussen de gewone en de intensieve zorg in. “Daar belanden dan mensen die niet geïntubeerd moeten worden, maar wel ernstige beademing moeten krijgen. Dat moet de ic-afdelingen toch enigszins ontlasten”, zegt coronacommissaris Pedro Facon. De verwachting is dat op die manier een 300-tal bedden op de intensieve zorg vrijgemaakt wordt.
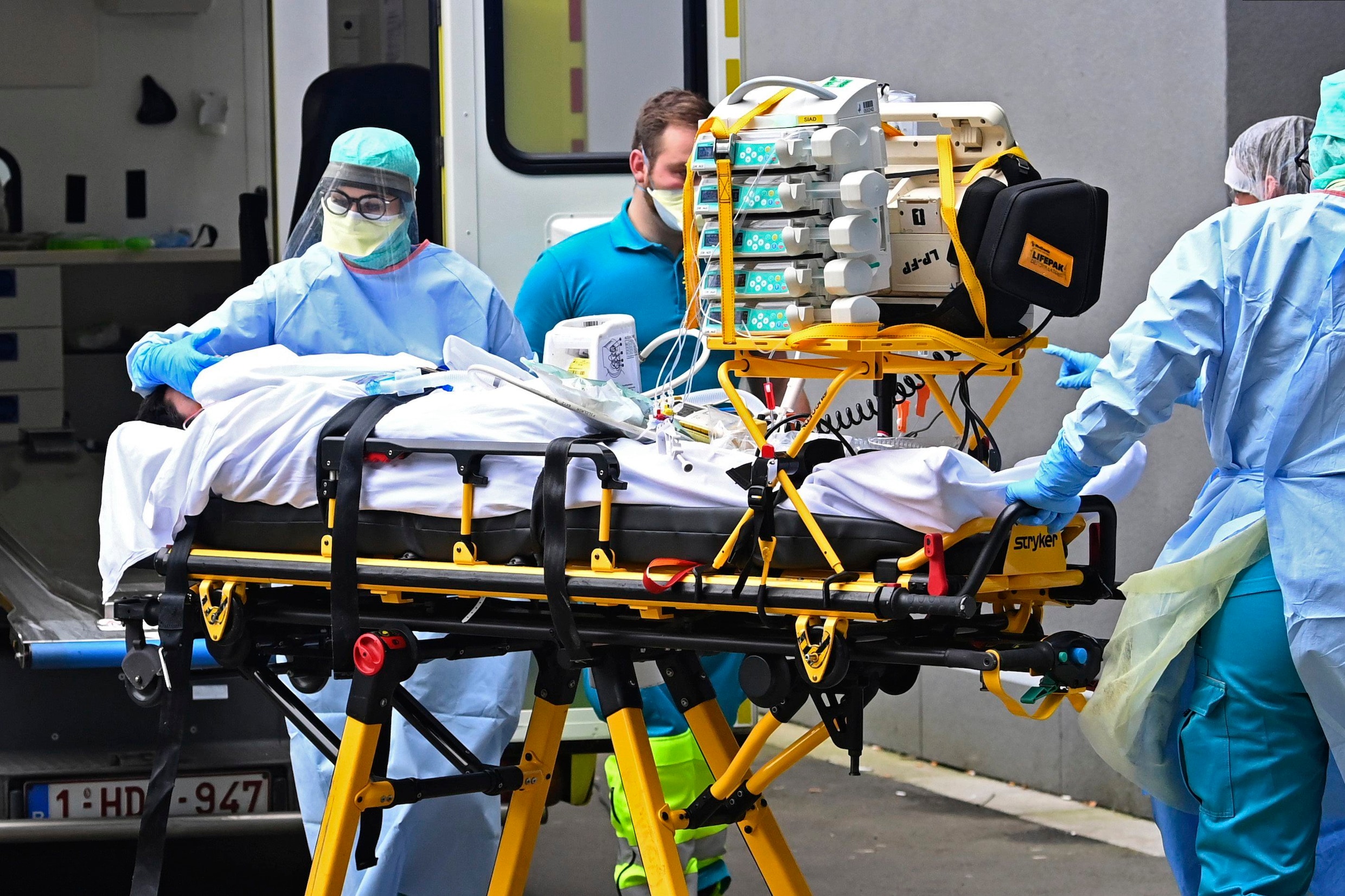
Al die ingrepen moeten als airbag dienen bij de crash die er hoe dan ook aankomt. Niemand lijkt er nog op te hopen dat een catastrofe vermeden kan worden. Twee weken geleden is de knop omgedraaid: we gaan recht op de muur af. “Er zijn geen mirakeloplossingen. Het probleem is dat het nooit zover had mogen komen”, zegt Facon.
Woede
De woede in de ziekenhuizen is groot. “We hadden dit kunnen vermijden”, zegt ook Noppen. “De eerste golf, daar was niemand ter wereld op voorbereid. Maar de lessen die we daaruit getrokken hebben, zijn daarna niet gebruikt.”
Het scenario dat zich nu voltrekt, is precies het scenario dat te allen prijze vermeden moest worden: dat het zorgsysteem in elkaar klapt en de reguliere zorg moet uitgesteld worden. Benoit: “Ik ben echt heel boos. We gaan nu opnieuw oversterfte zien – niet enkel bij terminale patiënten, maar ook bij mensen die nog 20 jaar gezond zouden kunnen leven. Dat is het risico dat nu op ons afkomt.”
Het AZ Delta in Roeselare besliste intussen om één week lang geen kankertumoren meer te verwijderen, tenzij het acuut levensnoodzakelijk is. In het UZ Brussel is alle niet-dringende zorg minimaal 8 weken uitgesteld – tot volgend jaar dus.
“Het grote probleem,” zegt Noppen, “zijn niet de patiënten die we al kennen, maar de nieuwe patiënten van wie we de klachten nog niet goed kennen. Daar hebben we in de lente al calamiteiten mee gezien, van noodzakelijke zorg die uitgesteld was.”
Lees ook
Geselecteerd door de redactie